Por que a Saúde Suplementar não vai sobreviver focada em custos
Por Peer Buergin
 A Saúde Suplementar não está apenas em crise; ela enfrenta o seu momento mais decisivo. Os resultados aquém do esperado pelos investidores e os players e a retórica recorrente do controle de sinistralidade ignoram o que realmente importa: a reinvenção do cuidado assistencial e a entrega de valor.
A Saúde Suplementar não está apenas em crise; ela enfrenta o seu momento mais decisivo. Os resultados aquém do esperado pelos investidores e os players e a retórica recorrente do controle de sinistralidade ignoram o que realmente importa: a reinvenção do cuidado assistencial e a entrega de valor.
Contudo, o que temos visto é a dilação dos prazos de pagamentos, uma grande incerteza sobre o que a glosa de fato representa no cenário atual e a pouca interlocução sobre o resultado assistencial e a qualidade percebida lá na ponta tanto para os profissionais da saúde quanto para o consumidor final que, com dificuldades, paga o plano de saúde esperando um atendimento ilimitado de recursos que são finitos.
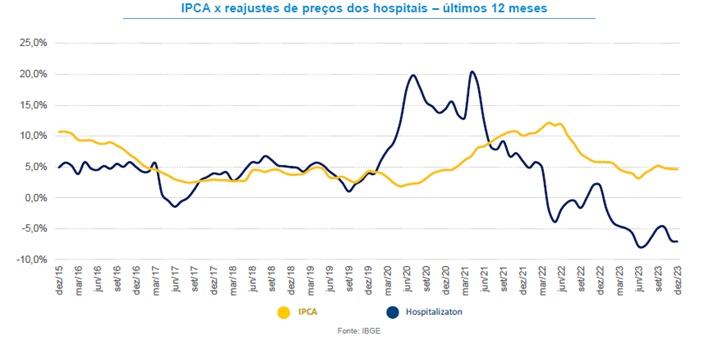
Como se não bastasse toda carga custos envolvendo a prestação de serviços que vão desde o aumento do custo de mão de obra à dolarização dos insumos e equipamentos, podemos perceber o aumento exponencial da judicialização e a tensão envolvendo as fontes pagadoras e os diversos prestadores em suas camadas de atendimento médico-hospitalar. O resultado disso tudo está sendo o grande avanço da verticalização de hospitais e operadoras visando a sobrevivência e, muitas vezes, a imposição de modelos que podem impactar drasticamente o atendimento lá na ponta.
Fora todo esse cenário caótico e muitas vezes desanimador, nos deparamos com as fraudes e formas pouco ortodoxas dos prestadores conseguirem ganho de mercado, buscando aumentar a volumetria da assistência, criando modelos para reembolso e investindo pesado em protocolos assistenciais cada vez mais custosos aos bolsos das fontes pagadoras.
Considerando todos os aspectos ainda atravessamos um momento árduo da economia, uma grande incerteza sobre as políticas públicas e cada vez mais a perda do poder de compra dos consumidores, que optam por fazer um down grade nos planos ou buscar alternativas em empresas de cartão de desconto, plataformas de consultas e exames particulares de baixo custo, por valores praticados pelas operadoras e similares. Este cenário é insustentável. A boa notícia é que as soluções já existem e exigem apenas uma mudança de paradigma e de remuneração.
O mercado possui boas alternativas de controle da sinistralidade com boas práticas, como Atenção Primaria à Saúde (APS), Transição de Cuidados e os cuidados domiciliares que podem ser melhor explorados invertendo a lógica do investimento nos tratamentos propostos. É preciso considerar que os cuidados pós agudos aliados a APS são grandes ferramentas de promoção e prevenção se bem geridos e, principalmente, bem remunerados com base nos desfechos, acurácia de resultados e alocação correta do paciente no momento certo do cuidado gerando uma economia virtuosa a todos os envolvidos.
É inquestionável a eficácia desse modelo assistencial. Diversos cases divulgados por instituições de referência no setor, bem como estudos científicos, comprovam os benefícios proporcionados aos pacientes. Além disso, o modelo agrega valor ao médico de origem, que acompanha a evolução clínica e o bom desfecho dos casos encaminhados, recebendo, ao longo de toda a jornada de cuidado, retorno e reciprocidade da equipe assistencial. Diante desse cenário, é essencial que o mercado intensifique a comunicação sobre esse tipo de cuidado, de modo que a população o conheça e reconheça seu valor, superando a falsa percepção de que o paciente está sendo institucionalizado.
Neste ponto, a Transição de Cuidados exige um novo patamar de excelência e, acima de tudo, confiança estrutural. Em países onde a gestão de saúde é sinônimo de precisão e visão de longo prazo -uma cultura que me é particularmente familiar, pois vim da Suíça-, o sucesso desse modelo está intimamente ligado à consolidação de uma parceria estratégica entre as Unidades de Transição de Cuidados (UTC) e as operadoras. Essa colaboração deve ter como pilares a transparência irrestrita de dados e a acurácia dos desfechos clínicos no pós-alta, canalizando o foco para a alta responsável, e não apenas para a celeridade do processo. Sem a solidez dessa confiança mútua, comprovada pela clareza dos resultados, a “economia virtuosa” alicerçada na segurança e qualidade do paciente torna-se insustentável.
Vale ressaltar que o famoso Fee For Service (FFS) ainda é um modelo de remuneração que está longe de acabar, embora mesmo considerando o crescente aumento para empacotamento de procedimentos bem como as diárias globais (clínicas ou cirúrgicas). Tal situação demonstra que os resultados alcançados pelas operadoras e hospitais refletem exatamente o pensamento de controle financeiro apenas ao invés de premiar àqueles que procuram trazer a Saúde Baseada em Valor para prática, em outras palavras, o Value-Based Health Care (VBHC) acaba sendo um fator secundário na mensuração de valor gerado ao mercado quando comparado as práticas voltadas para o FFS.
A premissa está invertida, pois faz-se necessário analisar os prestadores que possuem boas práticas, qualidade, geram valor e uma boa experiencia aos pacientes e familiares remunerando-os adequadamente com prazos médios de recebimentos mais adequados em relação daqueles que procuram volumetria e concedem eventualmente descontos na conta mesmo após índices elevados de glosas.
*Peer Buergin é CEO da YUNA.